Новости
На первый-второй-третий рассчитайся! Сахарный диабет 3 типа

Фото из открытого источника (Яндекс-картинки)
-
 20.08.2023
20.08.2023
-
 692
692
Приветствуем всех коллег в нашем блоге. Сегодня, в новой статье для пациентов с сахарным диабетом, мы расскажем о третьем типе этого заболевания.
Любой человек с сахарным диабетом хорошо знает тип своего заболевания – первый, или второй. А может ли быть третий тип? И если да, то каковы его признаки, и как его лечить? Сегодня мы расскажем о диабете типа 3с.
Официально признан, но не всеми...
Начнем с того, что сахарный диабет 3с типа (СД3с) включен далеко не во все классификации заболевания. В соответствии с классификацией сахарного диабета (СД) Всемирной организации здравоохранения 1999 г. (с дополнениями), помимо СД 1-го типа и 2-го типа различают другие специфические типы СД, к которым относят СД на фоне заболеваний экзокринной части поджелудочной железы: панкреатит, травму или панкреатэктомию, опухоли, муковисцидоз (кистозный фиброз), гемохроматоз, фиброкалькулезную панкреатопатию.
В 2011 г. Американская диабетологическая ассоциация (American Diabetes Association, ADA) классифицировала СД вследствие болезней экзокринной ПЖ как СД типа 3c (СД3с). В 2016 г. консорциумом по изучению хронического панкреатита, диабета и рака поджелудочной железы (Consortium for the Study of Chronic Pancreatitis, Diabetes and Pancreatic Cancer, CPDPC) термин «СД типа 3c» был одобрен. Российской ассоциацией эндокринологов данный термин не используется, однако Российской гастроэнтерологической ассоциацией рекомендуется к использованию1.
В чем суть?
Для того чтобы понять суть процессов, происходящих при СД3с, следует вспомнить, что поджелудочная железа состоит из двух типов клеток – эндокринных и экзокринных. Эндокринные клетки производят гормоны – инсулин и глюкагон. Они выделяются эндокринными клетками непосредственно в кровь и регулируют уровень сахара. Экзокринные клетки синтезируют сок поджелудочной железы и ферменты, которые поступают в двенадцатиперстную кишку и принимают участие в процессе пищеварения.
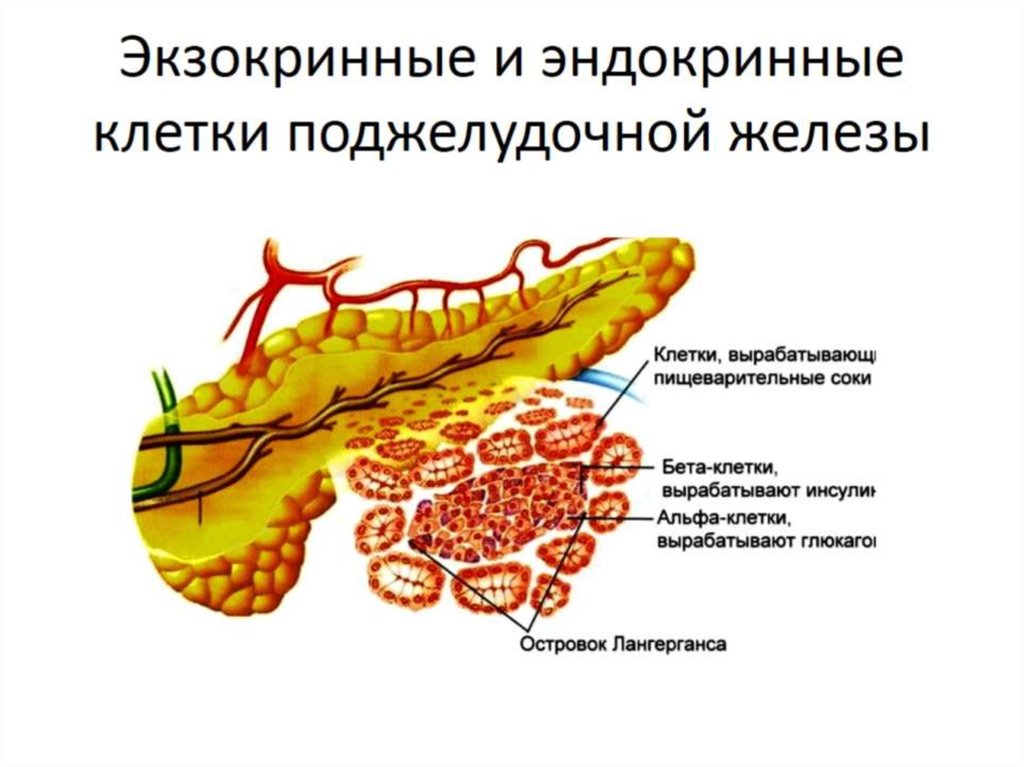
Фото из открытого источника (Яндекс-картинки)
Так как экзокринные и эндокринные клетки располагаются очень близко друг к другу, при возникновении воспалительных процессов в одной из них, поражаются и другие. То есть кроме того, что нарушается выработка ферментного сока, происходит сбой в выработке гормонов, необходимых для полноценного расщепления глюкозы и ее трансформации в энергию. И именно по этой причине панкреатит (т.е. воспаление экзокринной части поджелудочной железы) и сахарный диабет довольно часто развиваются одновременно2.
Причины СД3с
СД3с развивается вследствие ряда экзокринных заболеваний поджелудочной железы, наиболее частыми причинами являются воспалительные процессы, происходящие в клетках этого органа.
Риск развития СД после перенесенного панкреатита минимум в 2 раза выше, чем у населения в целом, без патологии экзокринной функции ПЖ. Этот СД вызывается в 4/5 случаев острого панкреатита и в 1/5 – хронического панкреатита. Повторные атаки панкреатита предвещают высокий риск развития СД, но не обязательные для его развития. По данным британских исследователей, СД3с, или нарушение толерантности к глюкозе, развивается у 25-75% взрослых с хроническим панкреатитом.
Факторы риска СД у пациентов с хроническим панкреатитом включают курение, длительный анамнез заболевания, предшествующие операции на поджелудочной железе и наличие кальцификатов при ее визуализации3.
Существуют и другие патологии поджелудочной железы, которые могут привести к появлению панкреатогенного диабета у человека. Ими являются:
- панкреонекроз, характеризующийся сбоем работы поджелудочной железы, при котором она начинает переваривать собственные клетки, провоцируя их гибель;
- онкологические заболевания поджелудочной, при которых клетки органа повреждаются, перестают нормально функционировать и постепенно отмирают;
- травмы, полученные при ударе или хирургических вмешательствах, при которых была нарушена целостность поджелудочной, за чем последовало развитие воспалительных процессов;
- частичная резекция поджелудочной, например, при обнаружении опухоли или другого заболевания, при котором удаление части органа является единственным эффективным методом спасения человека;
- муковисцидоз, представляющей собой наследственное заболевание, при котором поражаются железы внешней секреции;
- гемохроматоз, которой характеризуется нарушением обмена железосодержащих пигментов в организме, что влечет за собой сбой в работе многих органов, в том числе и поджелудочной железы;
- пакреатопатия, характеризующаяся гиперфукнциональностью поджелудочной железы2.
Признаки СД3с
Панкреатогенный сахарный диабет имеет свои особенности развития.
В отличие от СД1 и СД2, при диабете 3 типа повышение сахара в крови переносится больными нормально. Причем чувствовать себя они могут хорошо даже в тех случаях, когда уровень сахара в крови повышается до таких отметок, как 10-11 ммоль/л. При обычном диабете такое повышение глюкозы приводит к резкому ухудшению самочувствия, а в данном случае никаких симптомов не отмечается.
При этом в развитии этого заболевания наследственная предрасположенность не имеет значения. Возникать оно может и у тех людей, в чьих семьях его никогда не наблюдалось. При этом панкреатогенный сахарный диабет не имеет инсулинорезистентности и не характеризуется острым течением. Но люди, которые страдают от него, также как и больные СД1 и СД2, сильно подвержены частым инфекциям и кожным заболеваниям. При его течении раны и ссадины на теле заживают очень долго и риски их нагноения с последующим развитием гангрены тоже имеются.
Развивается панкреатогенный диабет практически бессимптомно. Первые признаки его возникновения появляются только спустя несколько лет систематически повторяющихся болевых приступов в животе2.
По мере прогрессирования заболевания, на фоне которого возникает диабет 3 типа, симптомы ухудшаются, но существенно не отличаются от симптомов диабета 1 или 2 типа. Пациенты испытывают повышенную жажду и полиурию (увеличение суточного объема мочи), повышенный аппетит, утомляемость, сонливость, слабость4.
Лечение СД3с
В настоящее время утвержденные клинические рекомендации Российской ассоциации эндокринологов по лечению СД3с отсутствуют. С учетом вторичного характера лечение СД3с складывается из терапии хронического панкреатита (или других фоновых заболеваний поджелудочной железы), назначения антидиабетической терапии, контроля гликемии, коррекции внешнесекреторной недостаточности поджелудочной железы и нутритивной недостаточности.
Прежде всего необходимо устранить факторы риска прогрессирования хронического панкреатита. Пациентам рекомендуется изменить образ жизни, отказаться от алкоголя и табакокурения, перейти на лечебное питание, снизить массу тела.
Важное место занимает терапия боли в животе, нарушений пищеварения, восполнение дефицита жирорастворимых витаминов (A, D, E и K)1.
Для контроля уровня сахара в крови используются сахароснижающие препараты – инсулин, либо метформин. Выбор препарата зависит от уровня гликемии, чувствительности к инсулину и ряда других факторов, котореы принимает во внимание лечащий врач.
Кроме того, индивидуально в отдельных случаях могут рассматриваться варианты хирургического лечения основного заболевания поджелудочной железы с удалением ее пораженных участков, а также пересадка эндокринных клеток, продуцирующих инсулин. Однако, такие случаи редки.
Одной из важнейших составляющих лечения у всех пациентов СД является диетотерапия. Основными целями лечебного питания являются предотвращение или устранение недоедания, употребление пищи, богатой растворимой клетчаткой, с низким содержанием жира, и минимизация повышения уровня сахара в крови после еды.
Примерный список продуктов, разрешенных и запрещенных при СД3с представлен в таблице2.
Многие блюда, рекомендованные людям с СД3с вы можете найти в меню «Ботаники».
Готовые замороженные блюда «Ботаника» - низкоуглеводное готовое питание, с просчитанными гликемическим индексом и нагрузкой. Не содержит сахара и крахмала.
Наши блюда - не лекарства, не панацея и не считаются лечебными или диетическими. Они лишь призваны вам помочь с подсчетом уровня гликемической нагрузки для контроля сахара в крови. А за лечением - необходимо обратиться к врачу.
Мы используем только экологические, натуральные ингредиенты, а удивительно вкусные рецепты составлены по рекомендациям врача-диетолога. Правильное и сбалансированное питание «Ботаника» – залог Вашего здоровья и хорошего самочувствия.
Список литературы:
2. Панкреатогенный сахарный диабет 3 типа, связь с панкреатитом // Нейроклиника Карпова
3. Моргунов Л.Ю. Сахарный диабет 3 типа: есть ли шанс стать известным? // Фарматека. 2022. №4
4. Сахарный диабет 3 типа – симптомы и лечение конкретного типа заболевания // Клиника на Краснодонской

