Новости
Пневмония версус туберкулез - сложности диф.диагностики. Обзор клинического случая №1
-
 10.12.2020
10.12.2020
-
 4294
4294
Туберкулез – коварное заболевание, развивающееся постепенно, порой незаметно для пациента.
Многие авторы отмечают, что диагностика туберкулеза на амбулаторно-поликлиническом этапе – непростая задача. Это объясняется сходством клинической картины туберкулеза в начальных его проявлениях и внебольничной пневмонии.
Своевременное выявление больных туберкулезом в первичном звене здравоохранения является определяющим фактором как в выздоровлении пациента, так и эпидемической обстановке по туберкулезу в целом.1 Средние сроки диагностики туберкулеза в общей лечебной сети составляют 1,5-2,0 мес. Наиболее часто с проблемой диагностики туберкулеза сталкивается врач-пульмонолог стационарного отделения.1
Рассмотрим одну историю развития болезни, которая ярко демонстрирует те трудности, которые возникают при диагностике туберкулеза на этапе амбулаторного звена и общесоматического стационара. Этот клинический случай был подробно представлен в журнале «Вестник клинической медицины» 2017г, том10, вып.1.:
Пациент Е., 53 лет, в марте 2016 г. отметил повышение температуры до 39°C, появилась одышка при физической нагрузке, малопродуктивный кашель. Лечился самостоятельно (ингавирин, парацетамол). Через 10 дней обратился в поликлинику, выполнена рентгенография органов грудной клетки. На рентгенограмме: инфильтрация в верхней доле правого легкого (рис. 1). Пациент направлен на госпитализацию, отделение торакальной хирургии с диагнозом «внебольничная деструктивная пневмония верхней доли справа».
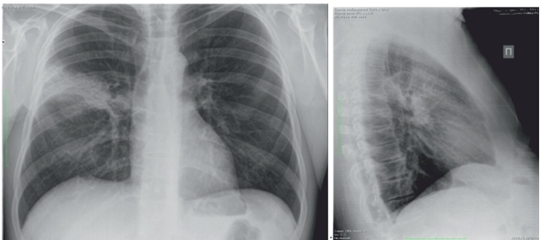
рис 1.
При поступлении выполнен диагностический минимум для исключения туберкулеза: в мокроте при трехкратном бактериоскопическом исследовании микобактерии туберкулеза (МБТ) не обнаружены, в промывных водах бронхов кислотоустойчивые микобактерии (КУМ) также не обнаружены, проба с препаратом «Диаскинтест» 21.03.2016 г. была отрицательной. Данных по туберкулезу не выявлено.
Лечение: антибиотики широкого спектра (ампициллин, левофлоксацин), инфузионная терапия, отхаркивающие препараты (16 по 30 марта 2016 г). Пациент выписан с улучшением состояния, однако, на рентгенограмме сохранялись изменения. Выполнена мультиспиральная компьютерная томография (МСКТ) органов грудной клетки с контрастным усилением. Заключение рентгенолога: правосторонняя верхнедолевая деструктивная пневмония.
Пациент был повторно направлен на консультацию в противотуберкулезный диспансер, где 08.04.2016 г. повторно выполнено бактериоскопическое исследование мокроты (КУМ методом бактериоскопии не обнаружены), молекулярно-генетические методы не использовались. Заключение: правосторонняя верхнедолевая деструктивная пневмония, данных по туберкулезу не выявлено, рекомендовано продолжать лечение у терапевта по месту жительства.
После окончания рекомендуемого лечения снова вернулись эпизоды повышения температуры до субфебрильных-фебрильных цифр. Пациент уже самостоятельно выполнил МСКТ органов грудной клетки с контрастным усилением 10.05.2016 г., в заключении отмечены изменения с незначительной положительной динамикой по сравнению с предыдущим исследованием (от 04.04.2016 г.).
Амбулаторно назначено лечение антибиотиками из группы респираторных фторхинолонов (моксифлоксацин), отхаркивающие препараты. Однако, несмотря на проводимое лечение, оставался субфебрилитет в вечерние часы, выраженная общая слабость, одышка при умеренной физической нагрузке, сухой кашель. Пациент был направлен в пульмонологическое отделение (10 июня 2016г.) с заключением фтизиатра об отсутствии данных по туберкулезу.
При осмотре в стационаре: общее состояние средней степени тяжести. Активен, кожные покровы и видимые слизистые бледные, лимфатические узлы не увеличены, температура тела — 38,1°C, частота дыхательных движений — 24—26 в мин. Грудная клетка правильной формы, в акте дыхания участвует равномерно. Подвижность нижнего края легких с обеих сторон 4 см. Аускультативно жесткое дыхание, ослабленное в верхних отделах справа, единичные хрипы при покашливании. Сатурация кислорода — 96%. Общий анализ крови: лейкоциты — 9,4×109/л; эритроциты — 4,66×1012/л; гемоглобин — 142 г/л; тромбоциты — 254×109 /л; СОЭ — 26мм/час; Сопутствующие заболевания: сахарный диабет 2 типа, артериальная гипертензия. На учете в группе риска по туберкулезу не состоял, проходил флюорографию — 1 раз в 12 мес. По данным анамнеза туберкулез, вирусные гепатиты, венерические заболевания отрицает, наследственность не отягощена.
При рентгенографии органов грудной клетки 10.06.2016 г. в двух проекциях определяется наличие двух полостей в верхней доле справа (2,5×2,5 мм и 3,5×3,5 мм) без уровня жидкости с тонкими стенками (рис. 2). Слева легочные поля без патологии.
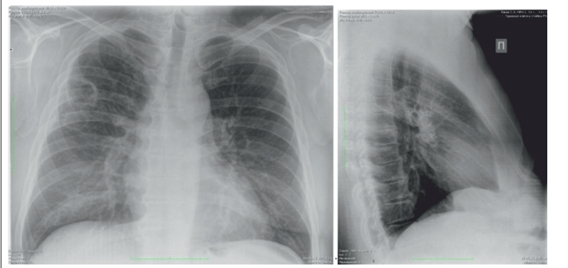
рис.2
Бактериоскопическое исследование мокроты на МБТ при поступлении — результат отрицательный. Назначена комбинированная антибактериальная терапия (цефалоспорины 3-го поколения, макролиды), рентгенографии от 17.06.2016 г. - незначительная положительная динамика.
В связи с затяжным течением пневмонии и отсутствием эффекта от лечения, характерными изменениями рентгенологической картины назначена фибробронхоскопия с забором бронхоальвеолярной жидкости (БАЛЖ) для анализа на КУМ. В промывных водах бронхов 22 июня 2016 г. обнаружены микобактерии туберкулеза в количестве 5—8 в поле зрения. Поставлен диагноз «инфильтративный туберкулез легких верхней доли правого легкого в фазе распада, БК+». Пациент переведен в туберкулезную службу для стационарного лечения.
В представленном клиническом случае туберкулез был установлен через 3 мес после первичного обращения к врачу. Стандартный диагностический минимум при подозрении на туберкулез в стационаре показал в данном случае низкую эффективность. Метод бактериоскопии, как наиболее доступный в общей лечебной сети, также не подтвердил диагноз.
Какие выводы делают доктора, авторы, представившие эту историю болезни?
В современных условиях имеющиеся возможности диагностики туберкулеза в общей лечебной сети не всегда являются информативными, что делает диагностику туберкулезу сложной.
Возможно, это связано с тем, что пациент не имел выраженных факторов риска по туберкулезу (клинических, эпидемиологических), но относился к группе риска по туберкулезу по соматической патологии (сахарный диабет). Пациенту диагноз «туберкулез» исключался на основании отрицательного анализа на МБТ методом скопии и отрицательного результата пробы с препаратом «Диаскинтест» трехкратно в противотуберкулезном диспансере, что дало основание для назначения антибактериальной терапии, включающей респираторные фторхинолоны, действующих, в том числе, на микобактерии туберкулеза. Проводимое лечение в непрофильном учреждении способствует «стертости» клиники туберкулеза и осложняет диагностику.
Несмотря на положительную статистику по туберкулезу в целом по стране, которая отмечается последние годы, специалистам амбулаторного и стационарного звена необходимо сохранять клиническую настороженность в отношении туберкулеза. Особенно быть внимательными к пациентам группы риска по соматической патологии с длительно сохраняющимися симптомами пневмонии.

