Новости
КТ легких и COVID-19: дифференциальный диагноз поражений легких. Разбор клинических случаев. Часть 2.
http://gdesdelatmrt.ru/wp-content/uploads/2015/09/AugustaENT-078-1024x661.jpg
-
 14.01.2021
14.01.2021
-
 3865
3865
Вопросы дифференциальной диагностики у больных COVID-19 имеют не только клиническое, но и эпидемиологическое значение, так как своевременное выполнение и грамотная интерпретация данных КТ позволяет разделять потоки пациентов в различные подразделения медицинских учреждений1.
Продолжаем разбор клинических случаев, описанных докторами ФГАУ «НМИЦ Лечебно-реабилитационный центр» Минздрава России (ФГАУ НМИЦ ЛРЦ Минздрава России) в период перепрофилирования в апреле-июне 2020 года (В.С. Петровичев, А.В. Мелехов, М.А. Сайфуллин, И.Г. Никитин «Компьютерная томография при коронавирусной инфекции: дифференциальный диагноз на клинических примерах»).
Клинический случай №4.
Больная С., 58 лет. В 2005г. по поводу рака молочной железы перенесла радикальную мастэктомию с лимфодиссекцией слева с последующей полихимиотерапией, лучевой терапией. 30.04.2020г. была госпитализирована в стационар (не ЛРЦ) в связи с одышкой при незначительной физической нагрузке. Диагностирована антрациклиновая кардиомиопатия. В диагнозе также: Блокада левой ножки пучка Гиса. Атриовентрикулярная блокада 1 степени. ХСН со сниженной ФВ ЛЖ (фракция выброса левого желудочка 26%) IIБ стадии III ФК. Двусторонний гидроторакс. Эвакуирован плевральный выпот, подобрана терапия по поводу ХСН. Пациентка выписана с улучшением.
Через неделю после выписки появилась фебрильная температура, вновь стала нарастать одышка. В поликлинике по месту жительства выполнена КТ, на которой на фоне кардиомегалии в обоих легких определялись множественные уплотнения по типу «матового стекла», полисегментарные, преимущественно периферически расположенные, с признаками консолидации, справа — 50-75%, слева — 25-50%. Больная госпитализирована в ЛРЦ в тяжелом состоянии с одышкой в покое.
При поступлении: Температура тела 36,1°С. Диффузный цианоз. ЧДД 22-24 в минуту. SpO2 94%, при оксигенотерапии — 98-100%. АД 100/60 мм рт. ст. на обеих руках, ЧСС 125 уд/в минуту, на ЭКГ — тахикардия с широкими QRS комплексами (медикаментозно купирована). Отеков, гепатомегалии нет. NEWS 8 баллов. В мазке из ротоглотки выявлена РНК SARS-CoV-2.
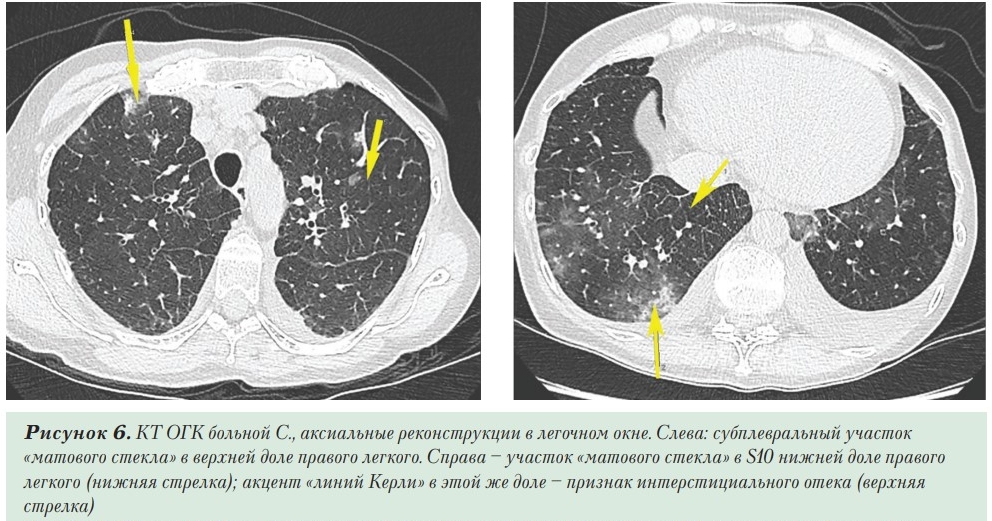
КТ ОГК при поступлении: в паренхиме обоих легких отмечается диффузное уплотнение междолькового интерстиция (интерстициальный отек), на фоне которого имеются протяженные и сливные области «матового стекла» в паренхиме, преимущественно базально и справа (справа — 50-75%, слева — 25- 50%, КТ-3, CORADS 4). Также отмечаются участки инфильтрации размером около 14 мм, в верхушке левого легкого участок субплевральной локализации размерами 55х11х44мм. Плевральный выпот — толщина слоя жидкости слева 3 см, справа 1,3 см Кардиомегалия. (Рисунок 6). Учитывая тяжелую кардиальную патологию, от назначения гидроксихлорохина, азитромицина, лопинавира/ритонавира решено воздержаться. Назначены амоксициллин + клавулановая кислота, далее — Цефоперазон + Сульбактам.
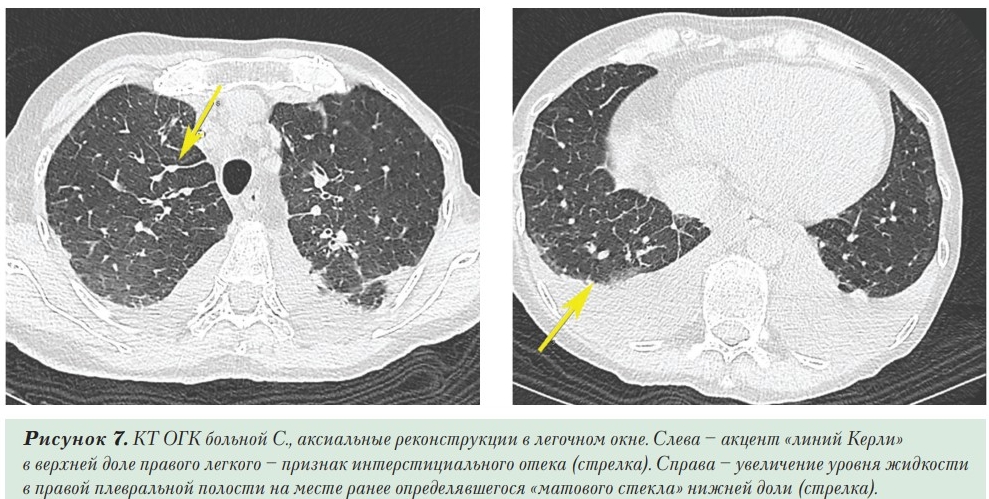
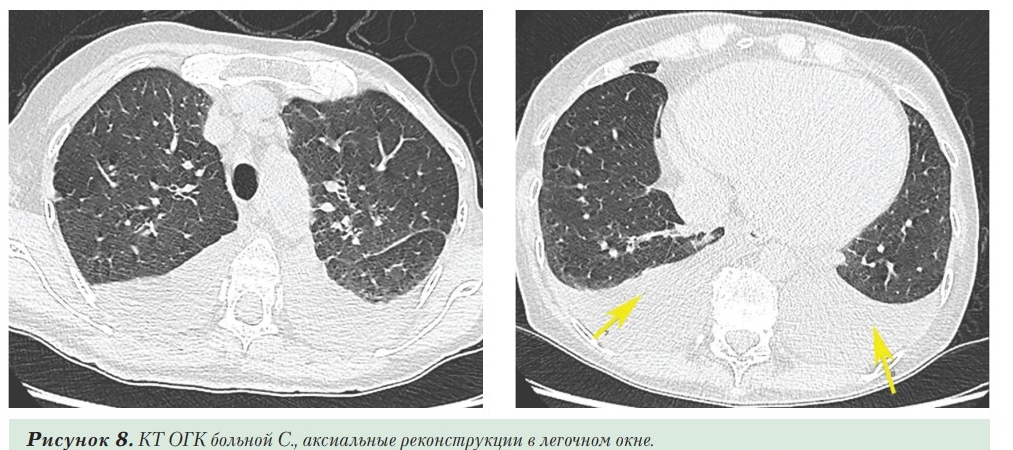
На 11-й день болезни при повторном КТ ОГК определялось уменьшение размеров и количества участков снижения пневматизации по типу консолидации/«матового стекла» в обоих легких до 35% (КТ-2). При этом увеличилась выраженность утолщения междолькового интерстиция, количество свободной жидкости в плевральных полостях (справа до 4 см, слева до 5,5 см), степень компрессии нижних долей легких. S1+2 левого легкого уменьшены в объеме за счет субплевральной зоны фиброза (Рисунок 7). Терапия была интенсифицирована (диуретическая терапия, внутривенное введение альбумина, учитывая гипоальбуминемию). При КТ ОГК на 18-й день болезни определялось дальнейшее уменьшение размеров и количества участков консолидации/«матового стекла» в обоих легких до 25%. Уменьшились признаки застоя по малому кругу кровообращения; однако количество жидкости в плевральных полостях несколько увеличилось (Рисунок 8). Пациентка выписана со значительным уменьшением одышки (SpO2 98%), стабильной гемодинамикой (на ЭКГ — ритм синусовый с ЧСС 78 в мин, АД 90/60 мм рт.ст.), снижением уровня СРБ с 49,9 до 1,6 мг/л после двух отрицательных мазков на SARSCoV-2. В дальнейшем больной была проведена сердечная ресинхронизирующая терапия в плановом порядке.
В данном клиническом случае КТ позволила провести дифференциальную диагностику инфильтрации, вызванной коронавирусной инфекцией, от признаков застоя в малом круге кровообращения у больной с тяжелой сопутствующей сердечной недостаточностью и постлучевыми изменениями в легочной паренхиме. Отек легких является частой причиной быстрого формирования участков «матового стекла», обычно распространяющихся центробежно, в противоположность типичной для COVID-19 картине. Обычно это сопровождается другими характерными признаками (утолщение междольковых перегородок, гидротораксом, расширением легочных вен.
У больных с COVID-19 без сопутствующей кардиальной патологии, молодого возраста, отек легких может быть проявлением острого миокардита. Рассеянные зоны «матового стекла» могут появляться также при интральвеолярной геморрагии вследствие васкулита. Их субплевральное расположение также нехарактерно, в отличие от COVID-19. В случае синдрома Гудпасчера такая КТ картина сопровождается кровохарканьем и острым почечным повреждением. Еще одна причина появления субплевральных зон «матового стекла» — лекарственно-индуцированный пневмонит, манифестирующий как неспецифическая интерстициальная пневмония.
Клинический случай №5.
Пациентка К., 87 лет Проживает с внучкой, перенесшей коронавирусную инфекцию, считает себя больной около месяца, когда стала беспокоить слабость, сухой кашель. Госпитализирована из поликлиники после проведенной КТ, при которой выявлены полисегментарные интерстициальные изменения паренхимы (Co-RADS 5, КТ-3). Состояние при поступлении удовлетворительное, 0 баллов по шкале NEWS. Температура 36,5°С. SpO2 96%. В результатах лабораторных анализов: гемоглоб ин 98 г/л, гематокрит 31,0%, эритроциты3,9×1012/л, лейкоциты 8×109/л (лимфоциты 10%, моноциты 10%), ЛДГ 551 Ед/л, С-реактивный белок 196,4 мг/л. Госпитализирована в связи с принадлежностью к группе риска (старческий возраст, гипертоническая болезнь). Исследование мазков из ротоглотки на РНК SARS-CoV-2 — 4 отрицательных результата.
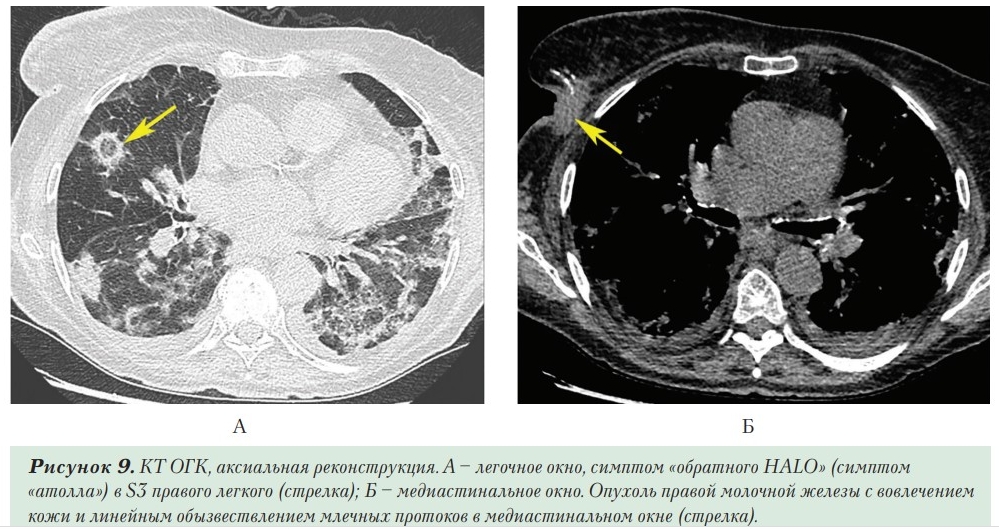
При КТ помимо множественных участков «матового стекла» с наличием в структуре мелких элементов консолидации в паренхиме обоих легких, преимущественно субплеврально (поражено около 60% легочной паренхимы), определяется образование правой молочной железы с нечеткими контурами размером 18,5×36,5×41 мм (Рисунок 9).
За время наблюдения уровень СРБ снизился до 16,4 мг/л, отмечалась умеренно выраженная положительная динамика при КТ (уменьшение размеров участков «матового стекла» в обоих легких, формирование зон консолидации в их проекции, некоторое уменьшение объема поражения в пределах КТ-3).
Таким образом, учитывая длительность жалоб, отрицательные результаты обследования на РНК SARS-CoV-2, данные КТ, можно предположить, что больная была инфицирована коронавирусом более месяца назад, заболевание протекало малосимптомно и госпитализация произошла уже к моменту прекращения репликации вируса. Однако изменения в легких, возникшие вследствие коронавирусной инфекции, выявленные при КТ, сохранялись. При этом КТ позволила выявить ранее не диагностированное (в т.ч. при амбулаторном исследовании) новообразование молочной железы.
Клинический случай №6.
Пациентка А.,51 год Начало заболевания с повышения температуры тела до 38,3°С, аносмии, кашля. На 5-й день болезни пациентка госпитализирована в стационар (не ЛРЦ). При КТ ОГК обнаружена двусторонняя пневмония (КТ-3, Рисунок 10 А, Б), коронавирусная этиология подтверждена лабораторно. Назначена антибактериальная терапия (амоксиклав, азитромицин), гидроксихлорохин. На 17-й день болезни после нормализации температуры пациентка была выписана домой.
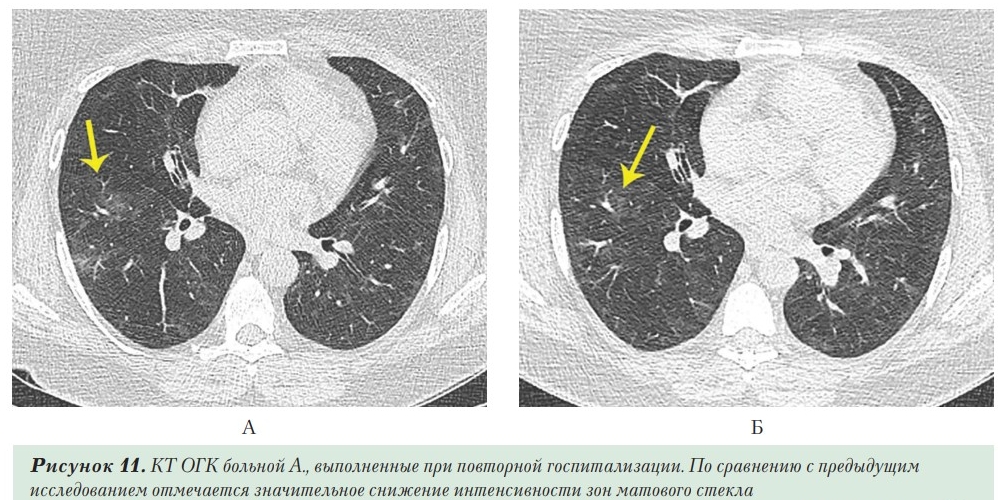
В течение трех последующих недель повышения температуры не отмечала, однако сохранялся дискомфорт в груди, слабость. Амбулаторно проведена контрольная КТ ОГК (Рисунок 11А). Сохраняются диффузные участки снижения воздушности паренхимы по типу «матового стекла», занимающие большую часть паренхимы (около 75%), которые были интерпретированы как рецидив коронавирусной пневмонии. Госпитализирована в ЛРЦ.
При поступлении самочувствие удовлетворительное, катаральных явлений, кашля, повышения температуры, признаков ДН нет. В результатах лабораторных анализов: лейкоциты 10,1×109/л, альбумин 38,2 г/л, ЛДГ 324 Ед/л, С-реактивный белок 4,4 мг/л. РНК SARS-CoV-2 в мазках из ротоглотки дважды не обнаружена. Противовирусные, антибактериальные препараты не назначались. Проводилась антитромботическая профилактика.
Учитывая отсутствие лихорадочно-интоксикационного синдрома, показатели лабораторных тестов, данные КТ расценены как остаточные проявления коронавирусной пневмонии. На 5-й день госпитализации повторно проведена КТ ОГК, существенной динамики не обнаружено (Рисунок 11Б). Больная выписана на 6-й день госпитализации, рекомендована консультация пульмонолога и контрольное обследование через 1 месяц.
Представленный пример демонстрирует возможность длительного сохранения изменений, выявляемых при КТ после перенесенной коронавирусной пневмонии. Только продолжительные и крупные исследования позволят установить, у какой части больных, перенесших COVID-19, они будут определяться, насколько долго сохраняться, какова их природа, клиническая и эпидемиологическая значимость. До систематизации данных подобные изменения КТ-картины должны оцениваться совместно рентгенологом и клиницистом, индивидуально у каждого пациента с учетом истории его заболевания, клинического статуса и результатов лабораторных тестов.
Клинический случай №7.
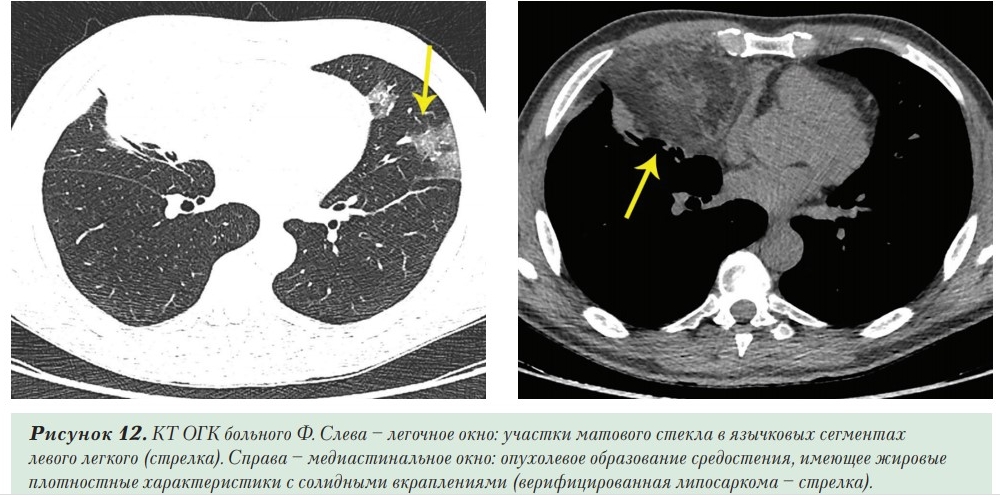
Пациент Ф., 51 лет. В феврале 2020 г. при проведении КТ ОГК выявлена липосаркома средостения с признаками распространения в правую плевральную полость. В апреле больной был госпитализирован в стационар (не ЛРЦ), где произошел контакт с больными COVID-19. В последующем появились слабость, кашель, одышка и подъем температуры до 37,8 С, в связи с чем выполнено МСКТ и обнаружены субплевральные очаги по типу «матового стекла» с утолщенным внутридольковых интерстицием. Пациент переведен в ЛРЦ.
При поступлении — SpO2 98%, NEWS 0 баллов. При проведении КТ легких в стационаре ЛРЦ в левом легком полисегментарно, с преобладанием поражения плащевых отделов отмечаются множественные участки матового стекла (CO-RADS 4, КТ1). При сравнении с предыдущим КТ отмечается появление новых участков матового стекла в этом же легком, в сегментах 5 и 8. Сохраняется крупное опухолевое образования средостения солидно-жировой плотности с прежними размерами 124×82×90 мм (Рисунок 12А). Начата терапия гидроксихлорохином, азитромицином, эноксапарином в профилактических дозах и омепразолом. Через 5 дней при КТ легких отмечается положительная динамика в виде уменьшения размеров и количества участков матового стекла в левом легком, а также трансформации части из них в линейный фиброз. Опухолевое образование средостения без отрицательной динамики (Рисунок 12Б).
На фоне проведенного лечения у больного нормализовалась температура тела, нет катаральных симптомов и признаков дыхательной недостаточности. Лабораторные признаки воспаления регрессировали, ПЦР на РНК SARS-CoV-2 трижды отрицательные. Несмотря на отрицательные ПЦР-исследования, сочетание эпидемиологических данных с типичной клинической и КТ-картиной, характерных для пневмонии в результате инфицирования COVD-19, выбрана верная тактика ведения больного с положительным результатом.
Заключение.
В условиях пандемии новой коронавирусной инфекции одной из главных задач, решаемых КТ, является диагностика COVID-19 в условиях недоступного или отрицательного теста на РНК SARS-CoV-2. Не менее важна возможность отслеживания динамики изменений в легочной ткани с помощью КТ у пациентов с COVID-19 для своевременной коррекции тактики ведения. В клинической практике, помимо определения типичных для COVID-19 изменений, метод КТ позволяет проводить дифференциальную диагностику легочной и внелегочной патологии у коморбидных больных1.
Cочетание коронавирусной пневмонии с другой патологией грудной полости встречается у 10,2% пациентов, у 0,6% обнаруживаются только рентгенологические симптомы других заболеваний без признаков инфицирования коронавирусной инфекции. Целесообразно первичное проведение КТ исследование всем пациентам с подозрением на COVID-19, повторное — при отсутствии клинического улучшения на фоне лечения в течение 7 дней или при ухудшении клинико-лабораторных параметров1.

