Новости
КТ легких и COVID-19: дифференциальный диагноз поражений легких. Разбор клинических случаев. Часть 1.

https://pbs.twimg.com/media/CoY_VAgWcAELTb4.jpg
-
 14.01.2021
14.01.2021
-
 2415
2415
Случаи пневмонии, ассоциированной с новым коронавирусом, были описаны как двухстороннее интерстициальное поражение легких, не поддающееся стандартной антибактериальной терапии, с нарастанием дыхательной недостаточности (ДН) и формированием острого респираторного дистресс-синдрома (ОРДС)1.
Значительное увеличение количества заболевших позволило быстро накопить опыт наблюдения, диагностики и лечения пациентов с COVID-19. В первом обобщающем исследовании, проведенном на основании наблюдении 1099 больных, была установлена частота различных клинических симптомов и изменений при компьютерной томографии (КТ) органов грудной клетки (ОГК). В частности, изменения при КТ были выявлены у 86,2% из 975 обследованных больных. При этом двухсторонние изменения были описаны у 51,8% больных, а наиболее часто встречающийся симптом «матового стекла» — у 56,4%. Ключевым моментом в КТ диагностике стало разделение изменений в соответствии стадий с днями заболевания1.
В связи с отсутствием корреляции аускультативных признаков пневмонии с объемом поражения легких, а также частыми первичными ложноотрицательными результатами обследования методом полимеразной цепной реакции (ПЦР), КТ стала опорным методом диагностики COVID-19 и тяжести заболевания. В качестве скринингового исследования КТ рекомендована и на территории России. Массовость заболевания COVID-19 привела к закономерному вовлечению в эпидемический процесс людей с наличием бронхо-легочной патологии, вызванной другими причинами, в том числе онкологическими заболеваниями и туберкулезом, определявшими необходимость дифференциальной диагностики. Помимо COVID-19, в России ежегодно регистрируется более 400 тысяч случаев внебольничных пневмоний на 100 тыс. населения, распространен туберкулез — 44,06 на 100 тысяч населения, ежегодно выявляется более 60 тыс. новых случаев злокачественных новообразований трахеи, бронхов и легких, вследствие чего в процессе диагностики коронавирусной пневмонии врачам рентгенологам и клиницистам необходимо дифференцировать ее от других заболеваний органов дыхания, которые зачастую могут являться фоновыми1.
Ниже приводятся клинические примеры, демонстрирующие роль КТ ОГК в диагностике COVID-19, его осложнений и сопутствующей патологии, описанные коллегами ФГАУ «НМИЦ Лечебно-реабилитационный центр» Минздрава России (ФГАУ НМИЦ ЛРЦ Минздрава России) в период перепрофилирования в апреле-июне 2020 года (В.С. Петровичев, А.В. Мелехов, М.А. Сайфуллин, И.Г. Никитин «Компьютерная томография при коронавирусной инфекции: дифференциальный диагноз на клинических примерах»).
Клинический случай №1.
Пациент Х., 32 г. Госпитализирован на 8-е сутки заболевания в ЛРЦ с диагнозом: «Подозрение на коронавирусную инфекцию, двухсторонняя полисегментарная пневмония, ДН 2 ст. Гипертоническая болезнь II стадии. Степень артериальной гипертензии 2. Риск 2 (средний). Целевое АД <130/ <80 мм рт. ст. Ожирение II степени (ИМТ 38,6 кг/м2). NEWS (Протокол оценки тяжести состояния пациента) 5 баллов». С-реактивный белок (СРБ) 92 мг/л, лактатдегидрогеназа (ЛДГ) 1470 Ед/л.
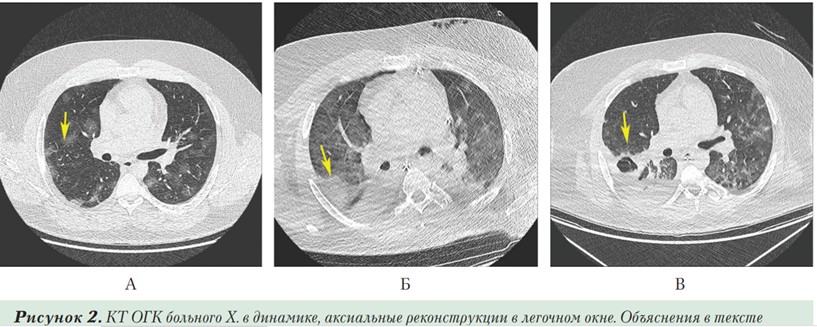
При проведении КТ в момент поступления (Рисунок 2А) по всем легочным полям определялись множественные отдельные и сливные участки уплотнения типа «матового стекла», расположенные перибронховаскулярно и субплеврально, практически симметрично. Сливные зоны поражения (до 6-8 см) отмечаются апикально, в средней доле, а также в задне-базальных сегментах обоих легких (стрелкой отмечен участок в S2 правого легкого). На их фоне определяется ретикулярный компонент и линейная тяжистость, консолидация не выражена. Объем поражения 50-75% (КТ-3 согласно рекомендуемой экспресс-форме описания результатов КТ грудной клетки пациента с подозрением на COVID-пневмонию), CO-RADS 5. Начата терапия (гидроксихлорохин, азитромицин, амоксициллин + клавулановая кислота), получен положительный результат ПЦР на РНК SARS-CoV-2.
В связи с нарастанием интоксикации и ДН пациент переведен в отделение реанимации. Проводилась высокопоточная оксигенотерапия, однократно введен тоцилизумаб 800 мг в/в. На 11-е сутки болезни пациент интубирован, переведен на искусственную вентиляцию легких. (ИВЛ), на 12-е стуки проведена пункционно-дилатационная трахеостомия, осложнившаяся быстро разрешившимся пневмотораксом, подкожной эмфиземой. Сохранялась лихорадка, при проведении повторной КТ на 16-й день болезни (Рисунок 2Б) отмечено увеличение размеров зон «матового стекла» в обоих легких, наиболее выраженное в S8-S10, появление зоны консолидации в S2 правого легкого (отмечено стрелкой). Объем поражения более 75% (КТ-4). Картина ОРДС. При бактериологическом исследовании бронхолёгочного лаважа выделена Klebsiella pneumoniae. Повторное ПЦР исследование — РНК SARS-CoV-2 не обнаружена. В дальнейшем на фоне смены антибактериальной терапии с учетом чувствительности микрофлоры отмечалась стабилизация состояния.
Тем не менее, при проведении КТ на 30-е сутки заболевания на фоне увеличения объема альвеолярной консолидации в верхней и нижней долях правого легкого, появления новых небольших участков консолидации в верхней доле левого легкого отмечено появление воздушной полости размером 14 мм, окруженной консолидацией в виде кольца в средней доле правого легкого (формирование абсцесса).
На 39-е сутки заболевания значительно уменьшился объем участков альвеолярной консолидации в легких с сохранением участков «матового стекла», появления новых участков консолидации не выявлено. Сохранялась воздушная полость размером 17 мм в средней доле правого легкого; в S2 справа на фоне массивной зоны консолидации определялись воздушные полости размерами до 32х20 мм, дренирующиеся в субсегментарный бронх (Рисунок 2В). Небольшое количество выпота в правой плевральной полости. Несмотря на проводимое лечение, больной перенес остановку сердечной деятельности, успешно реанимирован, однако тяжелая перенесенная гипоксия определила вегетативный статус пациента.
Учитывая положительную динамику клинической и инструментально-лабораторной картины ОРДС, двусторонней абсцедирующей пневмонии, отсутствие выявления РНК SARS-CoV-2 в мазках из ротоглотки, больной был переведен в другое лечебное учреждение для реабилитации.
Таким образом у больного, поступившего с тяжелой коронавирусной пневмонией, потребовавшей введения иммуносупрессивного препарата, длительного нахождения в отделении реанимации, ИВЛ, трахеостомии, проведение КТ в динамике позволило диагностировать присоединение вторичной бактериальной инфекции с последующим абсцедированием.
Клинический случай №2.
Пациент Т.,58 лет. Дебют с повышения температуры до 39,5°С в течение 5 дней, сухого кашля, затрудненного дыхания. Амбулаторно был взят мазок на коронавирус, обнаружена РНК SARS-CoV-2. Проводилось симптоматическое лечение, без эффекта. Госпитализирован в экстренном порядке на 6-е сутки заболевания. При поступлении: Состояние тяжелое. Температура тела: 39,5°С. В сознании, адекватен. ЧДД 22 мин. Сатурация 93%. ЧСС 90 уд/мин. NEWS 6 баллов.
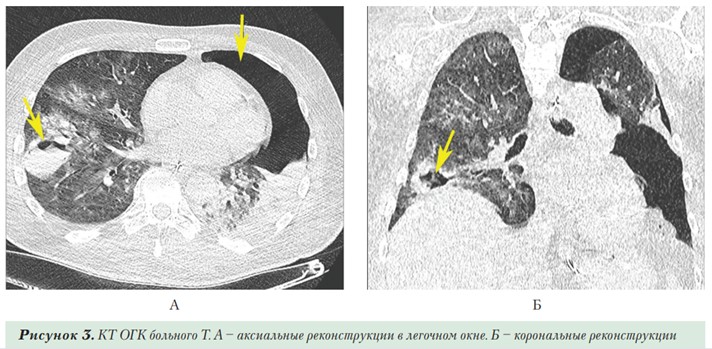
КТ при поступлении: в паренхиме обоих легких множественные участки по типу матового стекла, сочетающиеся с минимальными ретикулярными изменениями (CO-RADS 5, КТ-2). Начато лечение (гидроксихлорохин, азитромицин, амоксициллин + клавулановая кислота, эноксапарин), кислородотерапия. На 8-е сутки болезни в связи с нарастанием ДН, снижения сатурации до 89%, усиления одышки до 30 уд. в мин., переведен в отделение реанимации, интубирован, начата ИВЛ, в дальнейшем выполнена трахеостомия. На 18-е сутки болезни в связи с резким снижением оксигенации проведена КТ, выявлен левосторонний пневмоторакс (Рисунок 3 А, Б), в связи с чем выполнено дренирование плевральной полости. На фоне «матового стекла» в нижней доле правого легкого отмечается консолидация с воздушной полостью (стрелка), а также левосторонний пневмоторакс (стрелка). Слева — «матовое стекло» в частично компримированной легочной паренхиме, как следствие масс-эффекта на фоне воздуха в левой плевральной полости. На фоне проводимого лечения состояние улучшилось, больной переведен на самостоятельное дыхание, деканюлирован, переведен в отделение. Последующий период восстановления протекал без осложнений, пациент выписан домой в удовлетворительном состоянии на 51-е сутки от начала заболевания.
В данном клиническом наблюдении КТ позволила отслеживать динамику изменений в легких у пациента, длительно находившегося в отделении реанимации в связи с тяжелой коронавирусной инфекцией, осложненной пневмонией, с бактериальной суперинфекцией с деструкцией легочной ткани, пневмотораксом, вероятнее всего, связанным с проведением ИВЛ.
Клинический случай №3.
Пациентка А., 79 лет В начале апреля 2020 г. находилась на лечении по поводу внебольничной пневмонии в стационаре (не ЛРЦ), РНК SARS-CoV-2 в мазках из рото- и носоглотки дважды не обнаружена. Сопутствующие заболевания: Гипертоническая болезнь III стадии. Степень артериальной гипертензии 2. Риск 4 (очень высокий). Целевое АД <130/ <80 мм рт. ст., Цереброваскулярная болезнь, последствия ОНМК неизвестной давности, болезнь Паркинсона. Ожирение I ст. (ИМТ 31 кг/м2).
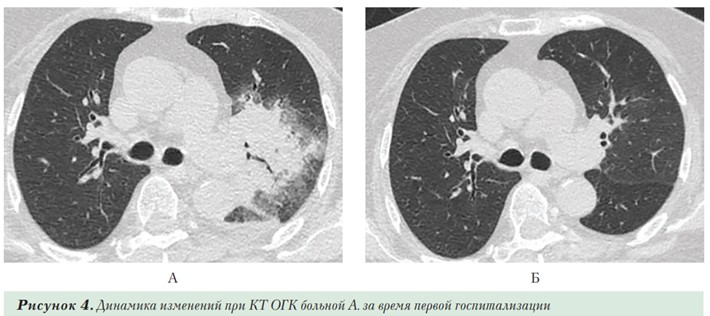
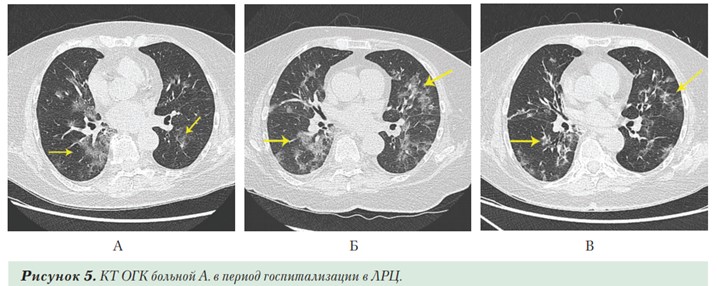
По данным КТ — односторонняя крупная инфильтрация в прикорневой области левого легкого с нечеткими контурами, характерная для бактериальной пневмонии. В динамике — полный регресс инфильтрации в S1+2 левого легкого (Рисунок 4 А и Б). Выписана с улучшением. На следующий день после выписки у пациентки зарегистрирован подъем температуры тела до 38°С, в связи с чем госпитализирована в ЛРЦ. При поступлении состояние средней тяжести, положение вынужденное из-за ограничения подвижности. В легких хрипы не выслушиваются. SpO2 –94%. В мазке из ротоглотки выявлена РНК SARS-CoV-2. Данные КТ ОГК при поступлении (Рисунок 5 А): в паренхиме обоих легких визуализируются диффузного характера множественные участки снижения воздушности легочной ткани по типу «матового стекла» с прикорневой и субплевральной локализацией, наибольшими размерами в S6 правого легкого (до 55х32мм) (CO-RADS 5, КТ-2). В последующие несколько дней отмечалось ухудшение самочувствия, нарастания объема поражения легких до КТ-3 (Рисунок 5 Б). После стабилизации и частичного регресса воспаления (Рисунок 5 В) выписана домой на 21-е сутки госпитализации. Таким образом, по оценке данных пациентки А., можно считать, что первый эпизод пневмонии (вероятно, гипостатического характера) был связан с бактериальной инфекцией, а повторный — с инфицированием коронавирусом.
В следующей статье продолжим обзор клинических примеров.

